- (11) 4022-2899
- Instituto CIENSA - Rua Joaquim Bernardes Borges, 411 - Centro - Itu/SP

Dr João Alberto Ribeiro
Dr João Alberto Ribeiro (CREMESP 119.485) é Clínico Geral, com larga experiência em manejo da dor crônica e neuropsiquiatria. Todas as informações expostas neste website tem caráter exclusivamente informativo e obtido a partir de fontes fidedignas em diversos idiomas e nações através da internet. Tais informações visam ajudar nossos pacientes a compreender melhor as condições que os afetam e jamais serão capazes de substituir o atendimento médico pessoal e individualizado.
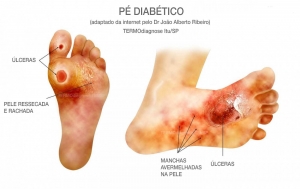
Pé Diabético
O que é uma Úlcera do Pé Diabético?
Uma úlcera de pé diabético é uma ferida que ocorre em aproximadamente 15% dos pacientes com diabetes e é comumente localizada na planta do pé. Dos que desenvolvem uma úlcera de pé, 6% serão hospitalizados devido a infecção ou outra complicação relacionada à úlcera.
O diabetes é a principal causa de amputações não-traumáticas das extremidades inferiores no mundo e aproximadamente 14 A 24% dos pacientes com diabetes que desenvolvem uma úlcera de pé precisarão de uma amputação. A ulceração do pé precede 85% das amputações relacionadas ao diabetes.
Pesquisas têm mostrado, no entanto, que o desenvolvimento de uma úlcera de pé é evitável.
CAUSAS
Qualquer pessoa que tenha diabetes pode desenvolver pé diabético ou uma úlcera no pé . Pessoas de pele negra, hispânicos e homens mais velhos são mais propensos a desenvolver as úlceras (feridas), assim como aquelas que usam insulina, além de estarem mais propensos a desenvolver doenças relacionadas aos rins, olhos e doenças cardíacas.
O excesso de peso e o uso de álcool e tabaco também têm um papel importante no desenvolvimento de úlceras de pé.
As úlceras se formam devido a uma combinação de fatores, como falta de sensibilidade no pé, má circulação, deformidades no pé, irritação (como atrito ou pressão) e trauma, assim como a duração do diabetes. Pacientes que têm diabetes por muitos anos podem desenvolver neuropatia, uma redução ou total falta de capacidade de sentir dor nos pés devido a danos nos nervos causados por níveis elevados de glicose no sangue ao longo do tempo. O dano nervoso muitas vezes pode ocorrer sem dor, e pode-se até mesmo não estar ciente do problema. Seu podologista pode testar os pés para neuropatia com uma ferramenta simples e indolor chamada monofilamento.
A doença vascular pode complicar uma úlcera no pé, reduzindo a capacidade de cura do corpo e aumentando o risco de uma infecção. Elevações na glicemia podem reduzir a capacidade do corpo de combater uma infecção potencial e também retardar a cicatrização.
SINTOMAS
Como muitas pessoas que desenvolvem úlceras nos pés perderam a capacidade de sentir dor, a dor não é um sintoma comum. Muitas vezes, a primeira coisa que você pode notar é que suas meias ou calçados podem ficar um pouco úmidos. Vermelhidão e inchaço também podem estar associados à ulceração e, se ela progrediu significativamente, o odor pode estar presente.
Uma vez que uma úlcera for notada, procure imediatamente o atendimento de um clínico geral ou endocrinologista. As úlceras de pé em pacientes com diabetes devem ser tratadas para reduzir o risco de infecção e amputação, melhorar a função e a qualidade de vida e reduzir os custos dos cuidados com a saúde.
DIAGNÓSTICO E TRATAMENTO
O objetivo principal no tratamento das úlceras de pé é obter a cura o mais rápido possível. Quanto mais rápida a cura, menor a chance de uma infecção.
Existem vários fatores-chave no tratamento adequado de uma úlcera de pé diabético:
- Prevenção da infecção
- Tirando a pressão da área, chamada "off-loading"
- Remoção de pele e tecidos mortos, chamado "debridamento"
- Aplicação de medicamentos ou curativos para a úlcera
- Manejo da glicemia e outros problemas de saúde
Nem todas as úlceras estão infectadas; no entanto, se o seu MÉDICO CLÍNICO GERAL OU ENDOCRINOLOGISTA diagnosticar uma infecção, será necessário um programa de tratamento com antibióticos, tratamento de feridas e possivelmente hospitalização.
Para evitar que uma úlcera seja infectada, é importante que assim seja:
- manter os níveis de glicose no sangue sob controlo apertado;
- manter a úlcera limpa e enfaixada;
- limpar a ferida diariamente, usando um curativo ou curativo; e
- evite andar descalço.
Para uma ótima cicatrização, as úlceras, especialmente as aquelas da sola do pé, deverão ser protegidas da pressão e contato com o solo. Pode ser que você seja orientado(a) a usar uma palmilha especial ou usar uma cadeira de rodas ou muletas até que a ferida do seu pé se recupere. Estes dispositivos irão reduzir a pressão e irritação da área com o ferimento / úlcera e ajudar a acelerar o processo de cura.
DICA MUITO IMPORTANTE!
A ciência do tratamento de feridas tem avançado significativamente nos últimos dez anos. Então, aquele antigo pensamento de "deixar a ferida aberta pra ela respirar" é agora conhecido por ser prejudicial à cicatrização.
Sabemos que feridas e úlceras cicatrizam mais rapidamente, com menor risco de infecção, se forem mantidas cobertas.
O uso de ÁGUA OXIGENADA, IODO/POLVIDINE, BANHOS DE SALMOURA E LAVAPÉS NÃO SÃO RECOMENDADOS, pois estas práticas podem levar a complicações adicionais e predispor a infecções.
O manejo adequado de feridas inclui o uso de curativos e medicações aplicadas topicamente. Os produtos variam de soro fisiológico normal a fatores de crescimento, curativos para úlceras e substitutos de pele que demonstraram ser altamente eficazes na cicatrização de úlceras de pé.
Para que uma ferida cicatrize, deve haver circulação adequada à área ulcerada. Seu médico pode determinar os níveis de circulação com testes não-invasivos.
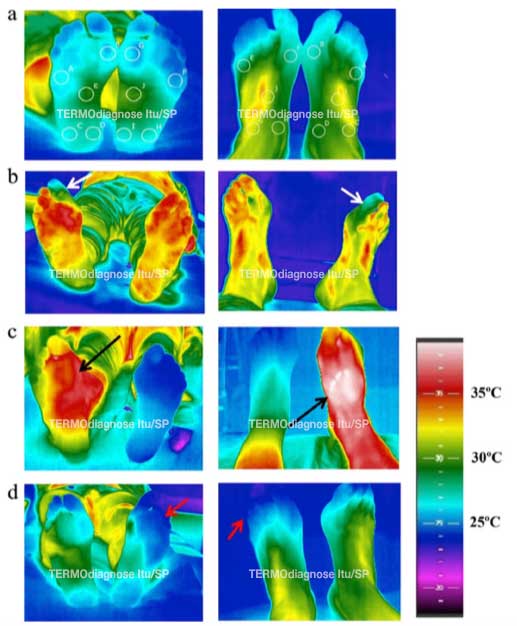
Uma das maneiras modernas de se avaliar a circulação do sangue no pé diabético é a TERMOGRAFIA DIGITAL POR INFRAVERMELHO DE ALTA DEFINIÇÃO
NAS IMAGENS AO LADO: exemplos de termografia infravermelha em condições saudáveis e de doença. A escala de cor "arco-íris" indica temperaturas de frio (azul) a quente (vermelho a branco).
(a) As cinco áreas medidas são mostradas (círculos) nos lados das plantas dos pés (esquerda) e dorso dos pés (direita) - estes pacientes são saudáveis;
(b) Paciente com diabetes com neuropatia periférica em ambos os lados - a seta mostra falha grave na circulação do primeiro dedo do pé (dedão) do lado direito (setas brancas);
(c) Paciente portador de diabetes com inflamação aguda da neuroartropatia de Charcot do lado direito (setas pretas). Trata-se de uma complicação importante e complexa da Diabetes e também da Hanseníase, e está presente em cerca de 10% dos diabéticos que apresentam quadro de neuropatia periférica e que também apresentem alterações aos exames de raios X;
(d) Paciente com diabetes com angiopatia periférica bilateral (doença ampla dos vasos sanguíneos, que é pior no lado esquerdo (setas vermelhas) (índice tornozelo-braquial: 0,93 direita/0,79 esquerda; pressão do pé: 89 mmHg direita/28 mmHg esquerda)
(Ilo A, Romsi P, Mäkelä J. Infrared Thermography and Vascular Disorders in Diabetic Feet. J Diabetes Sci Technol. 2020 Jan;14(1):28-36)
DICA IMPORTANTE!
O controle rigoroso da glicemia é da maior importância durante o tratamento de uma úlcera de pé diabético. Acompanhar rigorosamente seu tratamento com um CLÍNICO GERAL ou ENDOCRINOLOGISTA para controlar a glicemia irá melhorar (acelerar) a cicatrização e reduzir o risco de complicações.
OPÇÕES CIRÚRGICAS
A maioria das úlceras não-infectadas do pé são tratadas sem cirurgia; entretanto, se este método de tratamento falhar, o tratamento cirúrgico pode ser apropriado. Exemplos de cuidados cirúrgicos para remover a pressão na área afetada incluem a raspagem ou excisão de osso(s) e a correção de várias deformidades, tais como martelos, joanetes ou "solavancos" ósseos.
O tempo de cicatrização depende de uma variedade de fatores, como tamanho e localização da ferida, pressão sobre a ferida por andar ou ficar de pé, inchaço, circulação, níveis de glicose no sangue, cuidados com a ferida e o que está sendo aplicado na ferida. A cicatrização pode ocorrer dentro de semanas ou requerer vários meses.
PREVENÇÃO
A melhor maneira de tratar uma úlcera do pé diabético é, em primeiro lugar, prevenir o seu desenvolvimento.
As diretrizes recomendadas incluem consultar um CLÍNICO GERAL OU ENDOCRINOLOGISTA regularmente. Seu MÉDICO pode determinar se você corre alto risco de desenvolver uma úlcera de pé e implementar estratégias de prevenção.
Você está em alto risco se você tiver ou fizer o seguinte:
- Neuropatia periférica
- Má circulação
- Uma deformidade do pé (por exemplo, calosidades, joanete, dedo do pé em martelo)
- Usar sapatos inadequados
- Açúcar no sangue descontrolado
- Histórico de uma ulceração anterior do pé
A redução de fatores de risco adicionais, como fumar, beber álcool, colesterol alto e glicemia elevada, são importantes na prevenção e tratamento de uma úlcera do pé diabético. O uso de calçados e meias apropriadas contribuirá muito para a redução dos riscos. Seu MÉDICO pode orientar na escolha dos sapatos adequados.
Aprender como inspecionar seus pés é crucial para que você possa encontrar um problema em potencial o mais cedo possível. Inspecione seus pés TODOS OS DIAS - especialmente a sola e entre os dedos - em busca de cortes, hematomas, rachaduras, bolhas, vermelhidão, úlceras e qualquer sinal de anormalidade. Cada vez que você visitar um profissional de saúde, retire seus sapatos e meias para que seus pés possam ser examinados. Qualquer problema que for descoberto deve ser comunicado ao seu MÉDICO o mais rápido possível, por mais simples que lhe pareçam.
A chave para o sucesso na cura das feridas dos pés diabéticos é o CUIDADO MÉDICO REGULAR para garantir o seguinte "padrão de ouro" de cuidados:
- Redução do açúcar no sangue
- Desbridamento adequado de feridas
- Tratamento de qualquer infecção
- Reduzindo o atrito e a pressão
- Restauração do fluxo sanguíneo adequado
Princípios Biológicos da Termografia Médica
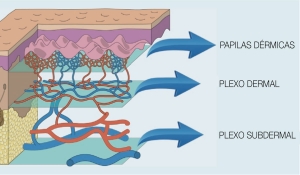
A pele humana, com uma emissividade (capacidade de um objeto emitir radiação) de 0,98, é quase igual a um radiador de corpo negro (Steketee, 1973). A física da radiação de calor e a fisiologia da termorregulação no corpo humano faz a interpretação confiável e válida da temperatura imagens difíceis. A regulação da temperatura da pele é um sistema complexo que depende do fluxo sanguíneo, estruturas locais dos tecidos subcutâneos e atividade do sistema nervoso simpático (Kellog & Pergola, 2000). No entanto, existem evidências contundentes de que o sistema nervoso simpático é o principal regulador da circulação sanguínea na pele e é, portanto, o principal regulador de emissão térmica (Charkoudian, 2003). A vasoconstrição e vasodilatação dos vasos sanguíneos funcionam para regular o fluxo sanguíneo na pele. Termo-receptores na pele, também conhecidos como corpúsculos de Ruffini, reconhecem a temperatura ambiente. Um aumento de temperatura resulta em vasodilatação, levando ao aumento do fluxo sanguíneo para a pele, enquanto a vasoconstrição ocorre por uma diminuição da temperatura e resulta em fluxo sanguíneo reduzido para a pele (Wallin, 1990). Esses processos fisiológicos combinam-se com transferência de calor e termorregulação em convecção, condução, radiação e evaporação do suor. A transferência de calor por radiação é de grande importância em medicina (Blatteis, 1998).
Referências:
Steketee, J. (1973). Spectral emissivity of skin and pericardium. Physics in Medicine and Biology. Vol. 18, No. 5, pp. 686-694, ISSN 0031-9155
Kellog D. L. & Pérgola P. (2000). Skin Response to exercise and training. In: Exercise and Sports Science, Garrett, W.E.; Kirkendall, D.T. published by Lippincott Williams &Wilkins, pp. 239-250, ISBN 0-683-03421-9, Philadelphia
Charkoudian, N. (2003). Skin blood flow in adult human thermoregulation: how it works, when it does not and why. Mayo Clinic Proceedings, Vol.78, No.5, pp. 603-612, ISSN 0025-6196
Wallin, B.G. (1990). Neural control of human skin blood flow. Journal of the autonomic nervous system, Vol. 30, No.S1, pp.185-190, ISSN 1529-8027
Blatteis, C.M. (1998). Physiology and pathophysiology of temperature regulation. First edition, World scientific printers, ISBN 981-02-3172-5, Singapore
Breve História da Termografia
A associação entre mudanças de temperatura e doenças é quase tão antiga quanto a medicina em si. Hipócrates declarou: “Se uma parte do corpo estiver mais quente ou mais fria que as demais, então doença está presente nessa parte ”. A primeira aplicação de imagem térmica foi no início do século XIX século e não tinha nenhum propósito comercial. Após a 2ª Guerra Mundial, os sistemas de imagem por infravermelho foram usados para monitorar mudanças na temperatura da pele em relação a certas doenças (Ring, 2007). Sistemas de imagem de baixa qualidade e falta de padrões metodológicos no passado, possuía qualidade limitada, resultando na não aceitação da técnica (Elliot & Head, 1999). Porém, os avanços tecnológicos nas câmeras infravermelhas nos últimos anos promoveram a Termografia Digital por Infravermelho de Alta Resolução como uma poderosa ferramenta de medição. Uma nova geração de câmeras de alta resolução, softwares apropriados e protocolos padronizados foram desenvolvidos para imagens médicas, resultando em maior capacidade de diagnóstico e confiabilidade (Plassmann et al., 2006; Diakides e Bronzino, 2008). Em 1987, a American Medical Association (Associação Americana de Medicina) reconheceu a Termografia Digital por Infravermelho como uma ferramenta viável para o uso diagnóstico em ciências médicas. As seguintes organizações Termográficas mundiais promovem a devida aplicação de imagens térmicas médicas:
- International Academy of Clinical Thermology (Academia Internacional de Termologia Clínica)
- International Thermographic Society (Sociedade Internacional de Termografia)
- American Academy of Medical Infrared Imaging (Academia Americana de Imagem Médica Infravermelha)
- European Association of Thermology (Associação Europeia de Termologia)
- Northern Norwegian Centre for Medical Thermography (Centro Norueguês de Termografia Médica do Norte)
- German Society of Thermography and Regulation Medicine (Sociedade Alemã de Termologia Médica e Regulação)
Breve História da Termografia
As raízes da Termografia, ou diferenciação de calor, são antigas, remontando ao tempo das pirâmides. Um papiro de 1700 a.C. documenta a associação da temperatura com a doença. Por volta de 400 a.C., os médicos empregavam uma forma primitiva de Termografia: aplicavam uma fina camada de lama no corpo do paciente, observavam os padrões feitos pelas diferentes taxas de secagem da lama e atribuíam esses padrões às temperaturas quentes e frias na superfície do corpo. Hipócrates o resumiu: "Em qualquer parte do corpo que se sinta excesso de calor ou frio, a doença está lá para ser descoberta."
A primeira tentativa de medir o calor veio no século II d.C. com o desenvolvimento de uma lâmpada "termoscópica" de Hero de Alexandria. No final dos anos 1500, Galileu revigorou a ciência da medição de temperatura ao converter o termoscópio de Hero em um termômetro bruto. Outros seguiram ao longo dos séculos, desenvolvendo dispositivos mais sofisticados e introduzindo melhorias que se tornaram padrão hoje - por exemplo, o termômetro de mercúrio e o uso das escalas Fahrenheit e Celsius para medir a temperatura.
Um avanço na Termologia, como era então chamada, veio em 1800 com uma grande descoberta de Sir William Hershel, o Astrônomo Real do Rei Jorge III. Experimentando prismas para separar as várias cores do arco-íris, Hershel descobriu um novo espectro de luz invisível que hoje conhecemos como infravermelho, que significa "abaixo do vermelho". Como um efeito natural do metabolismo, os humanos liberam constantemente níveis variáveis de energia no espectro infravermelho, e essa energia é expressa como calor. A descoberta de Hershel possibilitou que os aparelhos se concentrassem na medição do calor infravermelho do corpo humano.
A termometria moderna começou logo após, em 1835, com a invenção de um dispositivo termoelétrico que estabeleceu que a temperatura em regiões inflamadas do corpo é maior do que em áreas normais. Este dispositivo também confirmou que a temperatura humana normal e saudável é de 98,6° Fahrenheit ou 37° Celsius.
Na década de 1920, os cientistas estavam usando a fotografia para gravar o espectro infravermelho, o que levou a novas aplicações em termometria e outros campos. As décadas de 30, 40 e 50 viram melhorias notáveis em imagens com sensores infravermelhos especiais, graças em grande parte à Segunda Guerra Mundial e ao conflito coreano, que usou o infravermelho para uma variedade de aplicações militares, como a detecção de movimento de tropas. Uma vez que essas tecnologias infravermelhas foram desclassificadas no pós-guerra, os cientistas imediatamente se voltaram para a pesquisa de sua aplicação na medicina clínica.
Na década de 60, grandes quantidades de pesquisas publicadas e o surgimento de organizações médicas dedicadas ao uso de imagens térmicas, como a Academia Americana de Termologia, trouxeram uma maior conscientização pública e privada da ciência.
Em 1972, o Departamento de Saúde, Educação e Bem-Estar Social anunciou que a Termografia, como ficou conhecida, estava "além do experimental" em diversas áreas, incluindo a avaliação da mama feminina.
A partir daí, os esforços para padronizar o campo começaram a sério, auxiliados pela chegada dos mini-computadores em meados dos anos 70, que forneceram displays coloridos, análise de imagem e os grandes benefícios do armazenamento de imagem e dados - e, eventualmente, comunicação mais rápida através da Internet.
No final dos anos 70 e início dos 80, já existiam padrões detalhados para termografia, e novos centros de treinamento para médicos e técnicos estavam formando profissionais que iriam disponibilizar termografia médica para o público em geral.
Em 1982, a Comissão Federal de Medicamentos (FDA) aprovou termografia médica para uso "onde podem ocorrer variações da temperatura da pele".
Em 1988, o Departamento do Trabalho dos Estados Unidos introduziu a cobertura para termografia nos pedidos de indenização dos trabalhadores federais. Estes e outros marcos - incluindo um breve período em que a Medicare cobriu o uso da termografia - incentivaram a expansão dos recursos de treinamento em termografia e lançaram um refinamento dramático dos dispositivos de imagem nas próximas décadas.
Termografia Hoje
Hoje, os sistemas modernos fornecem imagens de alta velocidade e alta resolução aliadas à tecnologia digital computadorizada de última geração. Isso resulta em imagens claras e detalhadas capturadas por técnicos certificados para que os médicos qualificados possam interpretar. A termografia é hoje reconhecida e valorizada como uma ciência altamente refinada com aplicações padronizadas em Neurologia, Medicina Vascular, Medicina Esportiva, Saúde da Mama, e muitas outras áreas de especialidade.
Na Clínica Médica Termográfica, chamamos a termografia de "Ferramenta de Descoberta da Saúde" e a consideramos uma parte muito importante de um programa de bem-estar preventivo. Medindo com precisão regiões de temperatura e identificando padrões termográficos, a termografia mede a inflamação, muitas vezes muito antes que os sintomas possam ser sentidos ou eventualmente diagnosticados com uma doença real. Em outras palavras, a termografia vê o seu corpo pedindo ajuda.
Referências:
Ring E.F.J. (2007). The Historical development of temperature measurement in medicine.
Infrared Physics and Technology, Vol.49, No.3, pp. 297- 301, ISSN 1350-4495
Elliot, R.L. & Head, J.F. (1999). Medical infrared imaging in the twenty-first century.
Thermology International, Vol.9., No.4, pp. 111, ISSN 1560-604X
Plassman, P.; Ring, E.F.J. & Jones, C.D. (2006). Quality assurance of thermal imaging systems
in medicine. Thermology International, Vol.16, No.1, pp.10-15, ISSN 1560-604X
Diakides, N.A. & Bronzino J.D. (2008). Medical Infrared Imaging, First Edition, CRC Press, ISBN 0849390272, Broken
Dor Crônica no Pescoço
A dor cervical crônica é uma condição relativamente frequente e pode ou não estar acompanhada por uma radiculopatia da coluna cervical, ou seja, a raiz de um dos nervos que vão para os membros superiores pode ou não estar comprometidos. Recebi por esses dias uma mensagem de uma amiga que dizia o seguinte:
“Dr, gostaria de uma orientação, minha mãe depois de anos descobriu que está com hérnia na cervical. Ela não dorme a noite de tanta dor! Ela descobriu no início do ano e toma remédio e as dores não passam. Ela chega a vomitar [de tanta dor]! As vezes fico pensando: será que tem algo a mais?”
O pescoço é uma parte incrível do seu corpo, mas tem um trabalho difícil. Ele aguenta o peso de uma bola de boliche o dia todo. Os ossos da coluna cervical, junto com seus músculos e ligamentos, sustentam sua cabeça - que pesa cerca de 5Kg!! Pode ser um equilíbrio delicado. Qualquer coisa, desde dormir mal até má postura, pode causar dores no pescoço.
Mais de um quarto dos adultos em algum momento já experimentaram essa dor, alguns por mais outros por menos tempo. Mas o que pode causar dores no pescoço?
- Muitas coisas podem causar dor no pescoço:
- Má postura
- Movimento Repetitivo
- Maus hábitos de sono
- Bruxismo - ranger dos dentes
- Carregando uma bolsa ou bolsa de ombro pesada
- Compressão de nervos
- Lesões esportivas
- Acidentes de carro com traumatismo do pescoço
- Artrites
- Infecção
- Tumores
Quando você deve ver um médico?
Agende uma consulta se a dor no pescoço for intensa, não responder ao tratamento, piorar com o tempo ou incluir dormência, fraqueza, ou formigamento e dor nos braços e pernas.
IMPORTANTENo caso de sintomas como dor de cabeça associado a febre, queda do estado geral, náusea ou vômito, sonolência excessiva e associados com dores no pescoço com início súbito você deve buscar um serviço de pronto-atendimento.
Perguntas que seu médico pode fazer:
- Quando começou a dor pela primeira vez?
- Você já se machucou? Sofreu algum traumatismo?
- Você tem dormência ou fraqueza nos braços ou nas mãos?
- Mexer o pescoço de uma certa maneira melhora ou piora a dor?
- Tossir ou espirrar faz com que a dor piore?
Seu médico tem muitas ferramentas para descobrir o que está errado. No consultório seu médico pode lhe solicitar a realização de exames de raios-X, Ressonância Magnética, Tomografia Computadorizada, ENMG (eletroneuromiografia) e até exames de sangue. Tudo vai depender dos achados clínicos obtidos por seu médico após sua entrevista e exame físico. Nos casos de dor cervical crônica, ou seja, a dor da coluna cervical com duração igual ou superior a 3 meses, o seu médico deverá considerar outras condições que podem estar desencadeando a dor.
Na TERMOdiagnose nós contamos com a Termografia por Infravermelho, uma nova tecnologia que fornece aos médicos, fisioterapeutas, educadores físicos e outros profissionais de saúde uma abordagem aprimorada de condições que eventualmente não são “vistas” aos exames diagnósticos mais conhecidos.
Mas o que a Termografia por Infravermelho pode identificar?
A Termografia Digital por Infravermelho de Alta Definição oferece ao Profissional da Saúde um posicionamento aprimorado de:
- disfunções neurológicas,
- metabólicas,
- ósteo-articulares,
- musculares e miofasciais
Todos estes elementos podem colaborar com o processo doloroso. Quando diagnosticado e tratado adequadamente, as condições adicionais podem fornecer melhores resultados no manejo da Dor Crônica.
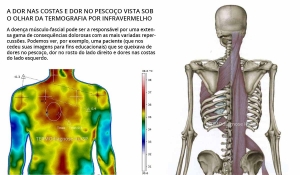
Na Dor Crônica da Coluna, em especial a Dor do Pescoço, o diagnóstico complementar dos componentes miofasciais pode ser o diferencial no manejo adequado da dor. Visto sua vasta malha muscular, a qual assegura a grande capacidade de movimentarmos o nosso pescoço, a possibilidade de haver disfunção de músculos e fáscias torna-se bastante grande. A presença de pontos-gatilho (trigger-points) é um potencial desencadeador de dor crônica que, quando subdiagnosticado ou subtratado pode ser o diferencial no sucesso ou no fracasso do manejo da dor.
A TERMOMETRIA CUTÂNEA (ou Termografia Digital por Infravermelho de Alta Definição)
A Termometria Cutânea consta na Tabela de Procedimentos Médicos da Associação Médica Brasileira/AMB (39.01.007-4) e Classificação Brasileira Hierarquizada de Procedimentos Médicos/CBHPM (41.50.11.36), complementando o exame clínico, portanto, parte integrante do diagnóstico médico em diversas síndromes, segundo literatura científica.
ENXAQUECA | e seus outros sintomas
A migrânea ou popularmente "enxaqueca" é uma doença do cérebro - e não uma mera dor de cabeça forte, como normalmente as pessoas pensam (e, infelizmente, alguns profissionais de saúde também).
Compromete a rotina de milhões de pessoas ao redor do mundo, causando inestimáveis perdas pessoais, no trabalho e na convivência com a família.
Somente quem tem enxaqueca consegue descrever corretamente uma crise. Por critério diagnóstico, a crise de enxaqueca é composta basicamente por dor de cabeça, mais comumente de um lado só, que segue um padrão pulsátil (as pessoas normalmente relatam "como se o coração estivesse batendo na cabeça"), acompanhado com aversão à luminosidade e/ou aversão ao barulho, náusea e eventualmente vômitos. Algumas pessoas descrevem transtornos visuais, como flashes e pontos piscando (o que chamamos de escotomas cintilantes), tonturas e mal estar muitas vezes inexplicados.
DIAGNÓSTICO
Se você tiver enxaquecas ou uma história familiar de enxaqueca, um médico treinado no tratamento de dor (Clínico de Dor ou neurologista) provavelmente diagnosticará enxaqueca com base em sua história clínica, sintomas e exame físico e neurológico. Seu médico também pode recomendar mais testes para descartar outras possíveis causas de sua dor se a sua condição for incomum, complexa ou de repente se tornar severa.
- Exames de sangue: seu médico pode solicitá-los para testar problemas vasculares, infecções na medula espinhal ou cérebro e toxinas no seu sistema.
- Ressonância Nuclear Magnética (RNM): uma ressonância magnética usa um poderoso campo magnético e ondas de rádio para produzir imagens detalhadas do cérebro e vasos sanguíneos. As varreduras de RNM ajudam os médicos a diagnosticarem tumores, acidentes vasculares cerebrais, hemorragias no cérebro, infecções e outras doenças do sistema nervoso (neurológicas).
- Tomografia Computadorizada (TC): uma tomografia computadorizada usa uma série de raios-X para criar imagens detalhadas do cérebro. Isso ajuda os médicos a diagnosticarem tumores, infecções, danos cerebrais, hemorragias no cérebro e outros possíveis problemas médicos que podem estar causando dores de cabeça.
- Punção Lombar: seu médico pode lhe pedir a coleta de líquor através de punção lombar se ele suspeitar de infecções, sangramento no cérebro ou outra condição subjacente. Neste procedimento, uma agulha fina é inserida entre duas vértebras na parte inferior das costas para remover uma amostra de líquido cefalorraquidiano para análise em laboratório.
Formas Mais Comuns de Dor Crônica
A dor crônica é comumente definida como qualquer dor que dura mais de 12 semanas. Enquanto a dor aguda é a sensação normal que nos alerta para uma lesão ou doença, a dor crônica é aquela que persiste, geralmente por meses ou anos. Nas quase duas décadas acompanhando pacientes com Dor Crônica, era comum receber pacientes com 10, 20 e até 40 anos de dor persistente pelos mais variados motivos. Em sua grande maioria, foi comum escutar do paciente "Doutor, o senhor é minha última esperança!". Tal assertiva espantosa costuma ter origem em inúmeras abordagens pregressas feitas por especialistas de outras áreas, em sua maioria, ineficientes ou, ainda pior, com posturas de menosprezo pelo sintoma referido pelo doente. No entanto, a não adesão ao tratamento é um fator importante à não-eficiência do manejo da dor crônica, desabonando diversos profissionais pelo insucesso terapêutico. Os motivos são diversos, desde expectativas elevadas de controle da dor até incapacidade financeira para adquirir os medicamentos.
Porém, infelizmente, a dor crônica segue subdiagnosticada e subtratada.
A dor crônica pode afetar até oito em cada 10 adultos. Pode ser causada por lesão musculoesquelética (envolvendo ossos, músculos ou articulações), disfunção do sistema nervoso, doenças crônicas e distúrbios autoimunes (Raffaeli & Arnaudo, 2017)
Aqui estão algumas das causas mais comuns que afetam os adultos americanos atualmente:
Dor Crônica nas Costas
Segundo pesquisas da Universidade da Carolina do Norte em Chapel Hill, nada menos que 84% dos adultos nos EUA terão dores crônicas nas costas em algum momento de suas vidas. Frequentemente ocorrendo na região lombar, a dor pode ser causada por uma lesão ou desenvolver-se progressivamente devido a artrite, osteoporose ou desgaste normal/natural osteomuscular (Freberger et al., 2009).
A dor nas costas tornou-se uma epidemia nos EUA e é hoje uma das principais causas de incapacidade e perda de produtividade no local de trabalho. As causas comuns de dores crônicas nas costas incluem:
- Estenose (diminuição do calibre) envolvendo o estreitamento do canal espinhal e compressão dos nervos;
- Listeses vertebrais ou abaulamentos discais;
- Fraturas por compressão (fraturas patológicas) comumente associadas à osteoporose;
- Lesões dos tecidos moles causadas por tensão ou trauma nos músculos, ligamentos ou tendões das costas;
- Fraturas da coluna vertebral;
- Deformidades estruturais tais como escoliose (a curvatura lateral anormal da coluna vertebral) ou lordose (a curvatura interna excessiva da parte inferior das costas)
Dores de cabeça crônicas
Cerca de 50% da população adulta irá relatar dores de cabeça durante um ano, enquanto mais de 90% irá relatar um histórico vitalício de dores de cabeça. Uma dor de cabeça crônica é aquela que ocorre por pelo menos 15 dias por mês durante não menos do que três meses consecutivos (Jensen & Stovner, 2008). Os tipos mais comuns de dores de cabeça crônicas são:
- Dores de cabeça crônicas tensionais causadas por estresse, fadiga ou sono não restaurador;
- Dores de cabeça de tensão ocular causadas quando os músculos oculares ficam tensos;
- Enxaquecas causadas por estímulos do sistema nervoso ou irregularidades hormonais;
- Dores de cabeça de grupo causadas pelo aumento dos vasos sanguíneos na cabeça.
Dor Crônica nas Articulações
A dor articular é um dos principais tipos de dor crônica entre adultos, normalmente causada por lesão, infecção ou avanço da idade. De acordo com um relatório da U.S. Bone and Joint Initiative, a artrite é a causa mais comum, afetando mais de 51 milhões de americanos (ou aproximadamente um em cada dois adultos) (Yawn et al, 2009).
Alguns dos tipos mais comuns de dor crônica nas articulações são:
- Artrite reumatóide, um distúrbio auto-imune que causa inchaço nos espaços articulares;
- Osteoartrite, comum em idosos e que geralmente afeta as articulações maiores;
- Lesões por movimentos repetitivos, comuns em atletas e pessoas que realizam atividades físicas repetitivas;
- Bursite causada pelo inchaço dos sacos cheios de líquido que amortecem as articulações;
- Tendinite causada pela inflamação dos tendões das articulações.
Dor Neuropática
A dor neural crônica (neuropática) afeta um em cada 10 americanos, de acordo com um estudo da Escola de Medicina da Clínica Mayo. Isso geralmente acontece quando os nervos são comprimidos, danificados ou expostos a drogas que tiram seu revestimento exterior protetor (chamado de bainha de mielina), entre outros motivos (U.S. Bone and Joint Initiative, 2012).
Alguns dos exemplos mais comuns de dor neuropática crônica são:
- Neuropatia diabética, muitas vezes ocorrendo nas mãos ou nos pés;
- Ciática, tipicamente causada pela compressão nervosa que desencadeia uma dor de tiro na perna;
- Síndrome do túnel do carpo, comumente associada a movimentos repetitivos;
- Neuralgia pós-herpética, um tipo de dor crônica que persiste após um surto de herpes zóster;
- Neuralgia do trigêmeo, causada por lesão do nervo trigêmeo da face
Referências
Raffaeli W, Arnaudo E. Pain as a disease: an overview. J Pain Res. 2017;10:2003–2008. Published 2017 Aug 21. doi:10.2147/JPR.S138864
Freberger, J.; Holmes, G.; and Agar, R. "The Rising Prevalence of Chronic Low Back Pain." Arch Intern Med. 2009; 169(3):251-58. DOI: 10.1001/archinternmed.2008.543.
Jensen, R. and Stovner, L. "Epidemiology and Comorbidity of Headache". Lancet Neurol. 2008;7:354–61. DOI: 10.1016/S1474-4422(08)70062-0.
Yawn, P.; Wollen, P.; Weingarten, T. et al. "The Prevalence of Neuropathic Pain: Clinical Evaluation Compared With Screening Tools in a Community Population." Pain Med. 2009; 10(3):586-93. DOI: 10.1111/j.1526-4637.2009.00588.x.
U.S. Bone and Joint Initiative. (2012) The Impact of Musculoskeletal Disorders on Americans — Opportunities for Action (Third Edition). Rosemont, Illinois: U.S. Bone and Joint Initiative. ISBN 978-0-9963091-1-0.
Síndrome do Chicote | Dor no pescoço que não melhora
Lesão por chicote é uma lesão no pescoço causada por movimentos repentinos para a frente e para trás da cabeça durante colisões traseiras de automóveis, como o movimento de um chicote. É também chamado de entorse cervical ou lesão de aceleração-desaceleração (Bogduk, 1986). O termo "chicotada" foi usado pela primeira vez em 1928 para descrever o mecanismo de lesão tardia do pescoço após acidentes de automóvel (Crowe, 1928). Pouco depois, foi descrito como concussão espinhal (Breasted, 1930). O status mais grave e crônico é referido como "distúrbios associados ao chicote" (Spitzer et al., 1995).
A incidência de lesão por chicote é relatada em 28-834 / 100000 (pessoa) por ano (Cassidy et al., 2000). Lesões por chicote são causadas principalmente por colisão traseira, mas também são resultado de colisão frontal e lateral. A lesão é observada em 40% dos acidentes de trânsito, mas também é encontrada após trauma, como acidentes de mergulho. Lesões por chicote foram encontradas em 38% dos passageiros, mas outras lesões foram relatadas apenas em 0,7%. Além disso, lesões nos tecidos moles da coluna cervical ocorreram em 16% dos acidentes de trânsito e em 38% das colisões traseiras, mas aumentaram para 20% quando o cinto foi apertado e diminuíram para 8% caso contrário (Paeng et al., 2009). As lesões dos tecidos moles da coluna cervical ocorreram principalmente após colisões traseiras em baixa velocidade. No entanto, a experiência dolorosa secundária a essas lesões é subjetiva e é difícil visualizar o sintoma em exames complementares.
USO DA TERMOGRAFIA NA SÍNDROME DO CHICOTE
Com os avanços da tecnologia e dos protocolos de avaliação de emergência, o diagnóstico de lesões por chicotadas tem vindo a aumentar. Os sintomas de lesão por chicotada são relatados de forma variada, desde a simples dor no pescoço até à dor radiante no braço (Zhang et al., 2006). No entanto, os doentes são frequentemente não diagnosticados ou mal diagnosticados com ruptura do disco cervical, mesmo com investigações mais específicas. Isto revela a limitação dos instrumentos de diagnóstico das lesões provocadas por chicotadas. Foi relatado que anormalidades passariam a ser evidenciadas duas semanas após a lesão e, então, pesquisadores passaram a averiguar tal relato.
A termografia é uma ferramenta útil para visualizar e quantificar os sintomas da lesão por chicotada através da medição da temperatura da superfície da pele (Paeng et al., 2009). Com este recurso, espera-se que os pacientes compreendam melhor a sua condição e qualquer melhoria quando a imagem for mostrada. Também é considerada mais segura porque não necessita de radiação ionizada.
Na termografia de um indivíduo saudável sem lesão, a diferença térmica do pescoço anterior e posterior e a do ombro direito e esquerdo são triviais, mostrando uma distribuição simétrica. Em uma pessoa com lesão do chicote, por exemplo, existem diferenças térmicas significativas. Com base nesta ideia, a termografia foi desenvolvida e utilizada pela primeira vez para o diagnóstico do câncer da mama (Lawson, 1956). A termografia é uma ferramenta útil que fornece orientações objectivas para o diagnóstico e tratamento da dor e a eficácia da termografia tem sido avaliada em vários estudos (Ammer et al., 2001; Pochaczevsky et al., 1982). Wexler (1980) utilizou pela primeira vez a termografia para avaliar a dor, havia áreas frias no lado afetado das pacientes com síndrome cervical traumática e a temperatura anormal da superfície da pele relacionada com o problema espinhal foi identificada como hipotermia. A maior parte da síndrome cervical traumática foi entorse no seu estudo.
Em estudos com a síndrome da dor miofascial, foi relatado que os pontos de desencadeamento na termografia podiam aparecer como 5-10 cm de pontos quentes ou frios (Kwon et al., 1992). Além disso, alguns estudos relataram que não existiam diferenças térmicas de ambos os lados. Apesar disso, é geralmente aceito que as áreas de dor são normalmente apresentadas como pontos quentes e as áreas de lesão nervosa são detectadas como pontos quentes durante a fase aguda e pontos frios durante a fase crônica. A sensibilidade diagnóstica da termografia era elevada quando os pontos de desencadeamento eram detectados como pontos quentes (hotspots) (Chen et al., 2009; Fischer, 1988; Kwon et al., 1992).
A temperatura da pele dos locais com lesão imediata no chicote é hipertermia e diminui gradualmente após duas semanas, chegando perto da temperatura normal. Estes estão altamente correlacionados com a EVA reduzida. Os sintomas da lesão no chicote são altamente variados e alguns deles ainda não estão explicados fisiopatologicamente. Embora pareça que a termografia por infravermelho seja inespecífica e tenha benefícios limitados, pode ser usada como uma ferramenta de avaliação útil em distúrbios dolorosos indefinidos, como lesões por chicote, porque é capaz de mostrar dados objetivos sobre a experiência e a melhora da dor.
Referências
Bogduk N. The anatomy and pathophysiology of whiplash. Clin Biomech (Bristol, Avon) 1986;1:92–101.
Crowe HD. Whiplash injuries of the cervical spine in proceedings of the section of insurance negligence and compensation law. Chicago: American Bar Association; 1928. pp. 76–84
Breasted JH. The Edwin Smith Surgical Papyrus. Published in facsimile and hieroglyphic transliteration with translation and commentary in two volumes. Chicago: The University of Chicago Press; 1930.
Spitzer WO, Skovron ML, Salmi LR, Cassidy JD, Duranceau J, Suissa S, et al. Scientific monograph of the Quebec Task Force on Whiplash-Associated Disorders : redefining "whiplash" and its management. Spine (Phila Pa 1976) 1995;20(8 Suppl):1S–73S
Cassidy JD, Carroll LJ, Côté P, Lemstra M, Berglund A, Nygren A. Effect of eliminating compensation for pain and suffering on the outcome of insurance claims for whiplash injury. N Engl J Med. 2000;342:1179–1186
Paeng SH, Jung YT, Pyo SY, Kim MS, Jeong YG. Is the use of digital infrared thermal imaging useful in whiplash injury? Korean J Spine. 2009;6:274–279
Zhang HY, Cho BY, Kim HS, Cho YE. Thermo-graphic diagnosis of whiplash injury with/without radiculopathy. Key Eng Mater. 2006;321-323:845–848.
Lawson R. Implications of surface temperatures in the diagnosis of breast cancer. Can Med Assoc J. 1956;75:309–311.
Ammer K, Schartelmueller T, Melnizky P. Thermal imaging in acute herpes zoster or post-zoster neuralgia. Skin Res Technol. 2001;7:219–222
Pochaczevsky R, Wexler CE, Meyers PH, Epstein JA, Marc JA. Liquid crystal thermography of the spine and extremities. Its value in the diagnosis of spinal root syndromes. J Neurosurg. 1982;56:386–395
Wexler CE. Thermographic evaluation of trauma (spine) Acta Thermographica. 1980;5:3–10
Kwon OJ, Yu KS, Lee YG. Trigger points : clinical implications of digital infrared thermographic imaging. J Korean Acad Rehabil Med. 1991;15:527–533
Chen HB, Yang KH, Wang ZG. Biomechanics of whiplash injury. Chin J Traumatol. 2009;12:305–314
Fischer AA. Documentation of myofascial trigger points. Arch Phys Med Rehabil. 1988;69:286–291
Abordando o Joelho Artrítico por Termografia Infravermelha
A artrite representa várias condições dolorosas das articulações. As duas doenças mais comuns são a osteoartrite (OA), uma doença articular degenerativa com perda de cartilagem nas articulações sinoviais como principal característica [1], e a artrite reumatóide (AR), um distúrbio sistêmico auto-imune. De acordo com um relatório da Organização Mundial da Saúde (OMS) em 2015, a artrite afeta milhões de pessoas em todo o mundo.
No Canadá, por exemplo, mais de 4,4 milhões de pessoas vivem com Osteoartrite, e espera-se que mais de 10 milhões de pessoas mostrem essa doença nos próximos 30 anos [2].
Apesar dos consideráveis progressos na caracterização clínica e radiológica da artrite, continua a ser difícil estudar a dor associada à artrite.
As escalas de dor são influenciadas pelo sexo, raça, idade e até mesmo pela cultura [3]. A Osteoartrite e a Artrite Reumatóide têm em comum um processo inflamatório subjacente responsável pela
- dor,
- vermelhidão,
- calor,
- inchaço e
- rigidez articular [4]
Portanto, é intrigante incluir parâmetros bioquímicos, fisiológicos e inflamatórios no estudo da dor artrítica do joelho [4].
Na artrite, os mediadores químicos da inflamação (histamina, serotonina, bradicinina, prostaglandinas e citocinas) são liberados na articulação por nervos, células imunes, células sinoviais e endotélio vascular. A inflamação é caracterizada por quatro grandes sinais: vermelhidão, calor, inchaço e dor. O inchaço resulta da acúmulo de líquido fora dos vasos sanguíneos dilatados e permeáveis e da infiltração de células na área danificada. A dor é devida aos efeitos diretos dos mediadores químicos da inflamação, que aumentam a excitabilidade das fibras sensoriais nociceptivas periféricas. Durante o processo inflamatório, há uma dilatação dos vasos sanguíneos, levando a um aumento do fluxo sanguíneo. Isto provocará vermelhidão e calor. O calor pode ser medido sobre a pele cobrindo a articulação doente por termografia infravermelha (IRT).
A Termografia Por Infravermelho e Condições Musculoesqueléticas
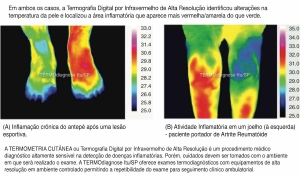
A Termografia Digital por Infravermelho de Alta Definição tem sido avaliada sob várias condições musculoesqueléticas, tais como síndrome da dor regional complexa [11], poliartrite juvenil, artrite reumatóide e osteoartrite [12-20]. Bhowmik et al. estudaram inflamação em joelhos humanos com Osteoartrite e Artrite Reumatóide por Termografia Infravermelha [15]. Verificaram que pacientes com Artrite Reumatóide apresentaram aumentos bilaterais de temperatura, enquanto na Osteoartrite foi observado um aumento unilateral da temperatura (imagem acima).
Outro estudo de Lerkvaleekul et al. avaliou o uso de Termografia por Infravermelho e ultrassonografia no diagnóstico da artrite do punho [19]. Três grupos de pacientes com diferentes graus de artrite foram separados após exame físico: os controles saudáveis, aqueles com artrite inativa e aqueles com artrite ativa (incluindo artrite leve e artrite grave como subgrupos). As temperaturas médias e máximas avaliadas pela Termografia Infravermelha na Região de Interesse (ROI - Region Of Interest) foram significativamente maiores no grupo da artrite ativa do que no grupo inativo e controles saudáveis. Além disso, as temperaturas no subgrupo de artrite grave foram significativamente mais altas do que no subgrupo de artrite leve. O Índice de Distribuição de Calor seguiu a mesma tendência: no grupo de artrite moderada a grave, este índice foi significativamente maior do que no grupo de controle saudável.
Outro estudo de Lerkvaleekul et al. avaliou o uso de Termografia por Infravermelho e ultrassonografia no diagnóstico da artrite do punho [19]. Três grupos de pacientes com diferentes graus de artrite foram separados após exame físico: os controles saudáveis, aqueles com artrite inativa e aqueles com artrite ativa (incluindo artrite leve e artrite grave como subgrupos). As temperaturas médias e máximas avaliadas pela Termografia Infravermelha na Região de Interesse (ROI - Region Of Interest) foram significativamente maiores no grupo da artrite ativa do que no grupo inativo e controles saudáveis. Além disso, as temperaturas no subgrupo de artrite grave foram significativamente mais altas do que no subgrupo de artrite leve. O Índice de Distribuição de Calor seguiu a mesma tendência: no grupo de artrite moderada a grave, este índice foi significativamente maior do que no grupo de controle saudável. Os resultados sugerem claramente uma relação entre a gravidade da artrite e as mudanças absolutas de temperatura.
Denoble et al. conduziram um estudo em pacientes com Osteoartrite do joelho utilizando Termografia Infravermelha [18]. Os participantes foram selecionados de acordo com os critérios radiográficos de Kellgren-Lawrence (KL): os casos com Osteoartrite do joelho tinham grau KL 2 e 3. A temperatura do joelho medida na patela (região de interesse) foi maior para casos de KL3 (30,5 °C) do que para casos de KL2 (30,1 °C). Embora os resultados não tenham sido estatisticamente significativos, foi encontrada uma associação entre a temperatura do joelho e a gravidade da patologia, como no estudo anterior.
Ilowite et al. [20] estudaram a relação entre a dor e o grau de inflamação articular medida pela Termografia por Infravermelho de Alta Resolução em crianças de 4 a 16 anos com Artrite Reumatóide Juvenil (artrite pauciarticular, artrite poliarticular e doença sistêmica de início). A dor foi avaliada através de uma Escala Visual Analógica pelas próprias crianças, depois pelos pais e finalmente por um reumatologista pediátrico imediatamente após um exame físico. Houve uma correlação significativa entre o escore de dor determinado pelos pais e médicos e a temperatura da articulação doente medida pela Termografia por Infravermelho. Houve uma correlação significativa entre o escore de dor determinado pelos pais e médicos e a temperatura da articulação doente medida pela Termografia Infravermelha.
A Termografia por Infravermelho de Alta Definição é uma técnica simples, precisa, de baixo custo, não invasiva e livre de radiação para avaliar a temperatura da pele. No diagnóstico e acompanhamento terapêutico de patologias como a artrite, inúmeros estudos têm demonstrado sua eficácia e reprodutibilidade para detectar inflamações. Apesar de algumas limitações, como a influência do ambiente e a variação do fluxo sanguíneo em suas medidas, a Termografia Digital por Infravermelho de Alta Resolução é uma ferramenta útil para avaliar a dor inflamatória [21].
Referências
1. Adkar SS, Brunger JM, Willard VP, Wu CL, Gersbach CA, Guilak F. Genome engineering for personalized arthritis therapeutics. Trends Mol Med 2017;23:917–31.
2. Bombardier C, Hawker G, Mosher D. The impact of arthritis in Canada: today and over the next 30 years. Arthritis Alliance of Canada, Fall 2011.
3. Torres CA, Bartley EJ, Wandner LD, Alqudah AF, Hirsh AT, Robin-son ME. The influence of sex, race, and age on pain assessment and treatment decisions using virtual human technology: a cross-national comparison. J Pain Res 2013;6:577–88.
4. Dieppe P, Lohmander S. Pathogenesis and management of pain in osteoarthritis. Lancet 2005;365:965–73.
5. Lasanen R. Infrared thermography in the evaluation of skin temperature: applications in musculoskeletal conditions. Publications of the University of Eastern Finland. Dissertations in Forestry and Natural Sciences No 186, 2015.
6. Kastberger G, Stachl R. Infrared imaging technology and biological applications. Behav Res Methods Instrum Comput 2003;35:429–39.
7. Meola C, Carlomagno GM. Recent advances in the use of infra-red thermography. Meas Sci Technol 2004;15:R27–58.
8. Swiderski W. Military applications of infrared thermography nondestructive testing in Poland. Zielonka, Poland: Military Institute of Armament Technology, 2015.
9. Collins AJ, Ring EFJ, Cosh JA, Bacon PA. Quantitation of ther-mography in arthritis using multi isothermal analysis. I. The thermographic index. Ann Rheum Dis 1974;33:113–5.
10. Salisbury RS, Parr G, de Silva M, Hazleman BL, Page-Thomas DP. Heat distribution over normal and abnormal joints: Ther-mal pattern and quantification. Ann Rheum Dis 1983;42:494–9.
11. Choi E, Lee PB, Nahm FS. Interexaminer reliability of infrared thermography for the diagnosis of complex regional pain syndrome. Skin Res Technol 2013;19:189–93
12. Devereaux MD, Parr GR, Thomas DP, Hazleman BL. Disease activity indexes in rheumatoid arthritis; a prospective, comparative study with thermography. Ann Rheum Dis 1985;44:434–7
13. Paterson J, Watson WS, Teasdale E, Evans AL, Newman P, James WB, et al. Assessment of rheumatoid inflammation in the knee joint. A reappraisal. Ann Rheum Dis 1978;37:48–52.
14. de Silva M, Kyle V, Hazleman B, Salisbury R, Page Thomas P, Wraight P. Assessment of inflammation in the rheumatoid knee joint: correlation between clinical, radioisotopic, and thermo-graphic methods. Ann Rheum Dis 1986;45:277–80.
15. Bhowmik MK, Bardhan S, Das K, Bhattacharjee D, Nath S. Pain related inflammation analysis using infrared images. Proc SPIE 2016;9861:986116.
16. Snekhalatha U, Anburajan M, Sowmiya V, Venkatraman B, Menaka M. Automated hand thermal image segmentation and feature extraction in the evaluation of rheumatoid arthritis. Proc Inst Mech Eng H 2015;229:319–31.
17. Capo A, Ismail E, Cardone D, Celletti E, Auriemma M, Sabatini E, et al. Joint functional impairment and thermal alterations in patients with psoriatic arthritis: a thermal imaging study. Micro-vasc Res 2015;102:86–91.
18. Denoble AE, Hall N, Pieper CF, Kraus VB. Patellar skin surface tem-perature by thermography reflects knee osteoarthritis severity. Clin Med Insights Arthritis Musculoskelet Disord 2010;3:69–75.
19. Lerkvaleekul B, Jaovisidha S, Sungkarat W, Chitrapazt N, Fuangfa P, Ruangchaijatuporn T, et al. The comparisons between thermography and ultrasonography with physical examination for wrist joint assessment in juvenile idiopathic arthritis. Physiol Meas 2017;38:691–700.
20. Ilowite NT, Walco GA, Pochaczevsky R. Assessment of pain in patients with juvenile rheumatoid arthritis: relation between pain intensity and degree of joint inflammation. Ann Rheum Dis 1992;51:343–6.
21. Fokam, D., & Lehmann, C. (2018). Clinical assessment of arthritic knee pain by infrared thermography. Journal of Basic and Clinical Physiology and Pharmacology, 0(0). doi:10.1515/jbcpp-2017-0218



![[Parte III] Dor "nas pernas" e não "das pernas"](/media/k2/items/cache/9ecd376e5371efaef9aad9bc9143aed8_S.jpg)
![[Parte I] Dor "nas pernas" e não "das pernas"](/media/k2/items/cache/f710044bf79a4b1f5d8b085e5e5d9711_S.jpg)